Ngoại tâm thu nhĩ (PAC) là một nhịp sớm phát sinh từ mô tạo nhịp lạc vị trong tâm nhĩ. Có một sóng P bất thường, thường được theo sau bởi một phức bộ QRS bình thường. Một số tên gọi khác: Lạc vị nhĩ, ngoại tâm thu nhĩ, nhịp ngoại tâm thu nhĩ, khử cực sớm tâm nhĩ.
Đặc điểm điện tâm đồ của Rung nhĩ
- Sóng P bất thường (không phải xoang) thường theo sau bởi phức bộ QRS bình thường (<120 ms).
- Có thể xuất hiện các khoảng dừng sau ngoại tâm thu – PAC đến nút SA có thể khử cực nó, khiến nút SA được “thiết đặt lại”, với khoảng thời gian dài hơn bình thường trước khi đến nhịp xoang tiếp theo.
- PAC cũng có thể được dẫn truyền không bình thường (thường là hình thái RBBB), hoặc hoàn toàn không dẫn truyền. Sóng P vẫn sẽ được nhìn thấy trong cả hai trường hợp.
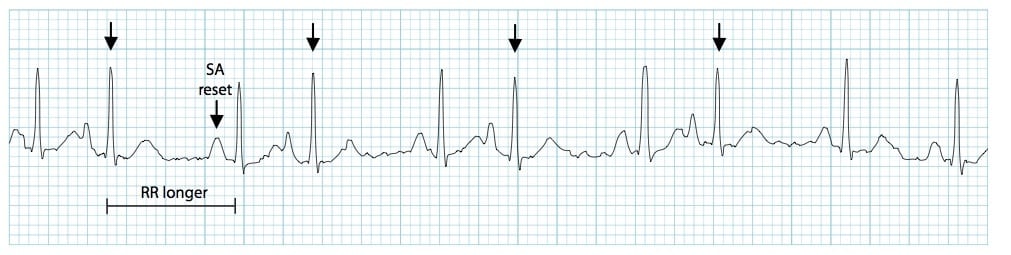
Hình 1. PAC thường gặp (mũi tên): Lưu ý hình thái sóng P khác nhau và các khoảng dừng sau ngoại tâm thu.
- Không giống với ngoại tâm thu thất (PVC), khoảng dừng sau ngoại tâm thu không bằng gấp đôi khoảng RR trước đó.
Hình thái sóng P
• Sóng P thường có hình thái và trục khác với sóng P xoang
• PAC phát sinh gần nút AV (ngoại tâm thu “tâm nhĩ thấp”) gây ra sự kích hoạt ngược dòng của tâm nhĩ, tạo ra sóng P đảo ngược với khoảng PR ngắn tương đối ≥ 120 ms (khoảng PR <120 ms được phân loại là PJC)
• Sóng P bất thường có thể bị ẩn trong sóng T trước đó, tạo ra hình dạng “đỉnh” hoặc “bướu lạc đà” – nếu điều này không được đánh giá cao thì PAC có thể bị nhầm với ngoại tâm thu bộ nối (PJC)
________________________________________
Ngoại tâm thu nhĩ PAC bất thường và “blocked” PAC
• Các PAC đến sớm trong chu kỳ có thể bị sai lệch, thường có hình thái RBBB (vì nhánh bên phải có thời kỳ trơ lâu hơn nhánh bên trái). Chúng có thể được phân biệt với PVC bằng sự hiện diện của sóng P trước
• Tương tự, PAC đến rất sớm trong chu kỳ có thể không được dẫn đến tâm thất. Trong trường hợp này, bạn sẽ thấy một sóng P bất thường không phải tiếp theo là phức bộ QRS (“PAC bị block”). Nó thường được theo sau bởi một khoảng dừng bù khi nút xoang đặt lại
________________________________________
Nguồn gốc của nhịp lạc vị
• Các nhóm tế bào tạo nhịp trong toàn bộ hệ thống dẫn truyền có khả năng khử cực tự phát
• Tốc độ khử cực giảm dần từ trên xuống: nhanh nhất ở nút xoang nhĩ; chậm nhất trong tâm thất
• Các xung động lạc vị từ các máy tạo nhịp phụ thường bị triệt tiêu bởi các xung động nhanh hơn từ phía trên
• Tuy nhiên, nếu ổ lạc vị khử cực sớm – trước khi xuất hiện xung động xoang tiếp theo – nó có thể “capture” tâm thất, tạo ra sự co bóp sớm.
• Các ngoại tâm thu (“lạc vị”) được phân loại theo nguồn gốc của chúng – nhĩ (PAC), bộ nối (PJC) hoặc thất (PVC)
________________________________________
Phân loại Ngoại tâm thu nhĩ PAC
PAC có thể là:
• Unifocal (đơn ổ) – phát sinh từ một ổ lạc vị duy nhất; mỗi PAC là giống hệt nhau.
• Multifocal (đa ổ) – phát sinh từ hai hoặc nhiều ổ lạc vị; nhiều hình thái sóng P.
________________________________________
PAC thường xảy ra trong các mẫu lặp lại:
• Bigeminy – mỗi nhịp khác là một PAC
• Trigeminy – mỗi nhịp thứ ba là một PAC
• Quadrigeminy – mỗi nhịp thứ tư là một PAC
• Couplet – hai PAC liên tiếp
• Triplet – ba PAC liên tiếp
________________________________________
Ý nghĩa lâm sàng của Ngoại tâm thu nhĩ PAC
• PAC là một hiện tượng điện sinh lý bình thường thường không cần điều tra hoặc điều trị
• PAC thường xuyên có thể gây ra đánh trống ngực và cảm giác tim “loạn nhịp”
• Ở những bệnh nhân có khuynh hướng cơ bản (ví dụ như mở rộng tâm nhĩ trái, bệnh tim thiếu máu cục bộ, WPW), PAC có thể là tác nhân gây ra sự khởi đầu của rối loạn nhịp nhanh vòng vào lại – ví dụ: Rung nhĩ, cuồng nhĩ, AVNRT, AVRT
________________________________________
Nguyên nhân của Ngoại tâm thu nhĩ PAC
PAC thường xuyên hoặc có triệu chứng có thể xảy ra do:
• Căng thẳng
• Tác dụng giống thần kinh giao cảm
• Beta-agonists
• Caffeine dư thừa
• Hạ kali máu
• Độc tính Digoxin
• Thiếu máu cục bộ cơ tim
________________________________________
Ví dụ về điện tâm đồ
Ví dụ 1
PAC bị block:
• PAC ẩn này tạo ra hình dạng đỉnh cho sóng T (được khoanh tròn)
• PAC không được theo sau bởi một phức bộ QRS, cho thấy rằng nó đã không được dẫn đến tâm thất (“PAC bị block”)
• Sau đó là một khoảng dừng bù
________________________________________
Ví dụ 2
Các PAC thông thường và dẫn truyền khác thường:
• Có một PAC được dẫn truyền không ổn định, được thấy rõ nhất trong aVL và aVF (khoanh tròn)
• Điều này có thể bị nhầm với một lạc vị – tuy nhiên, nó rõ ràng là tới trước bởi một sóng P bất thường
• Một PAC được dẫn bình thường cũng có trên dải nhịp (được khoanh tròn)
NB: Dải nhịp này không được ghi đồng thời
______________________________________________
THÔNG TIN LIÊN HỆ CÔNG TY TNHH THƯƠNG MẠI – DỊCH VỤ H.T.L
✓ Địa chỉ: Số 6 Đặng Thái Thân, P. 11, Q.5, Tp.HCM
✓ Số điện thoại: 028.39509549 – 02839509569
✓ Liên hệ: info@htlco.vn
✓ Website: https://htlco.vn
______________________________________________
Các kênh chính thức của công ty TNHH TMDV H.T.L (HTL Trading Co., Ltd)
GOOGLE MY BUSINESS – REVIEW MY BUSINESS
______________________________________________
Nguồn thông tin và hình ảnh:
1. ACC/AHA/ESC 2006 Guidelines for the Management of Patients with Atrial Fibrillation: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Revise the 2001 Guidelines for the Management of Patients With Atrial Fibrillation): developed in collaboration with the European Heart Rhythm Association and the Heart Rhythm Society. Circulation. 2006 Aug 15;114(7):e257-354.
2. Medi C, Hankey GJ, Freedman SB. Atrial fibrillation. Med J Aust. 2007 Feb 19;186(4):197-202.
3. Medi C, Hankey GJ, Freedman SB. Stroke risk and antithrombotic strategies in atrial fibrillation. Stroke. 2010 Nov;41(11):2705-13.
4. Kezerashvili A, Krumerman AK, Fisher JD. Sinus Node Dysfunction in Atrial Fibrillation: Cause or Effect? J Atr Fibrillation. 2008 Sep 16;1(3):30.
5. Stiell IG, Macle L; CCS Atrial Fibrillation Guidelines Committee. Canadian Cardiovascular Society atrial fibrillation guidelines 2010: management of recent-onset atrial fibrillation and flutter in the emergency department. Can J Cardiol. 2011 Jan-Feb;27(1):38-46; 47-59.
6. Guidelines for the management of atrial fibrillation: the Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC). Europace. 2010 Oct;12(10):1360-420.
7. 2011 ACCF/AHA/HRS Focused Update on the Management of Patients With Atrial Fibrillation (Updating the 2006 Guideline) A Report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines. Circulation 2011, 123:104-123.
8. Robert Buttner and Ed Burns, “Atrial Fibrillation” In: LITFL – Life in the FastLane, https://litfl.com/atrial-flutter-ecg-library/.
Biên dịch: Support H.T.L Team.




3 bình luận
Thanks for your blog, nice to read. Do not stop.
I need to to thank you for this wonderful read!! I absolutely loved every little bit of it. I have you book marked to check out new things you postÖ
Simply desire to say your article is as surprising. The clearness in your post is simply excellent and i could assume you are an expert on this subject. Fine with your permission let me to grab your feed to keep up to date with forthcoming post. Thanks a million and please carry on the gratifying work.